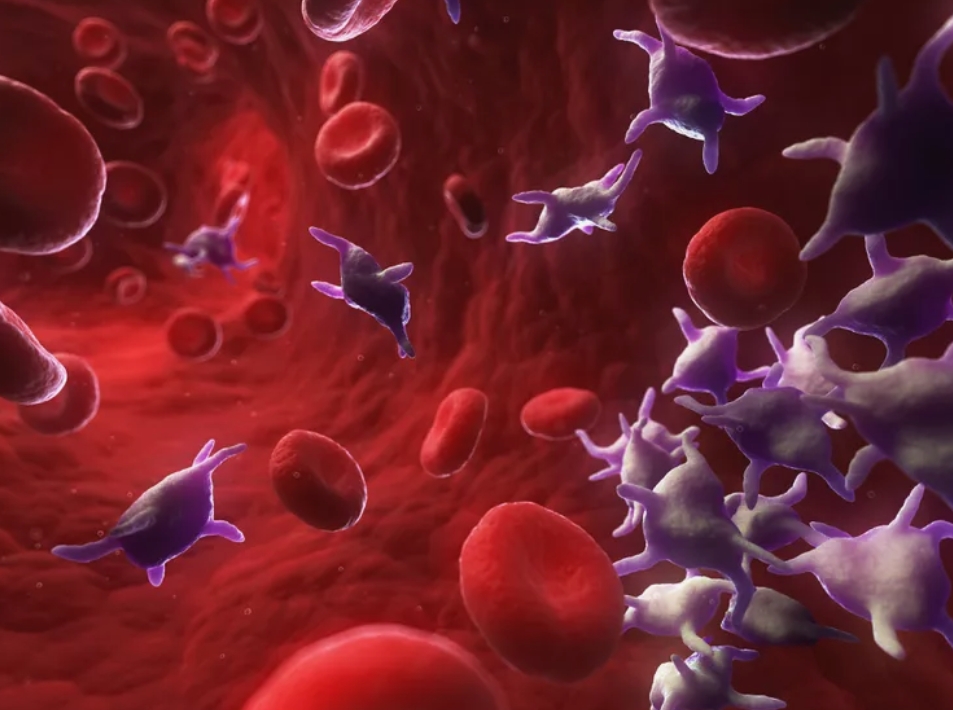
כאשר רקמה נפגעת – כמו ברקמת הכליה – הטסיות הן הראשונות שמגיעות לשם. הן אינן באות רק כדי “לעצור דימום”, אלא כדי להפעיל את תהליך התיקון. משום כך חשיבותן הרבה בתהליכי החלמה ממחלה כרונית קשה בכלל זה אי ספיקת כליות
ירידה בתפקוד הכליות – מה לעשות***
מבוא
טסיות הדם (Platelets, או בשמן המדעי תרומבוציטים) הן חלק ממערכת ההחלמה הטבעית של הגוף [מקור].
רוב האנשים מכירים אותן רק מתפקידן בקרישת הדם — עצירת דימום — אך בפועל הן ממלאות תפקיד עמוק הרבה יותר:
הן נושאות בתוכן חלבוני תיקון, גורמי גדילה וחומרי תקשורת תאיים שמפעילים את מערכת הריפוי הפנימית שלנו [מקור].
כאשר נוצר נזק באיבר, למשל בכליות, הטסיות (Platelets) הן הראשונות שמגיעות אל מקום הפגיעה. שם הן משחררות מאות חומרים פעילים, ובהם:
PDGF – שמעורר התחדשות תאים. מאיץ יצירת תאים חדשים וכלי דם קטנים.
VEGF – שמעודד זרימת דם עדינה לרקמות המרפאות,
TGF–β – שמפעיל תאים בוני רקמות ומעודד תיקון עמוק.
לכן אפשר לומר ש
טסיות הדם הן למעשה שליחות הריפוי של הגוף.
—
טסיות – בקרב חולי כליה בקרב חולי כליות, ובייחוד במצבי דלקת כרונית או יתר לחץ דם, אנו נתקלים לרוב דווקא בעודף פעילות של הטסיות ומדדים מעל קו הנורמה העליון [מקור1, מקור2, מקור3, מקור4, מקור5].
הגוף מגיב לדלקת ולנזק בכלי הדם הקטנים, והטסיות מתרבות ומתקבצות ביתר שאת [מקור1, מקור2].
במקרים כאלה נדרשת לעיתים התערבות עדינה להפחתת מספרן או להפחתת הקרישיות (למשל באמצעות חומרים טבעיים כמו נאטוקינאז, ויטמין E במינון גבוה גם שורש כורכום אורגני [מקור] תחת בקרה מתאימה).
עם זאת, ישנם מקרים נדירים שבהם התמונה הפוכה –😭 דווקא חסר טסיות (תרומבוציטופניה).
זהו מצב נדיר אך בעל משמעות עמוקה, משום שהוא עוצר את תהליך הריפוי:
כאשר אין מספיק טסיות, רקמת הכליה מתקשה לשקם את עצמה.
אין די “שליחים” שיביאו את גורמי הגדילה ואת האותות הדרושים לתיקון כלי הדם הזעירים שבכליה.
ערכים נמוכים (< 150,000) הם הבעיה שלפנינו: עשויים להצביע על הפרעות אוטואימוניות (כגון ITP), זיהומים (ויראליים או חיידקיים), צריכת אלכוהול מופרזת, תופעות לוואי של תרופות, מחלות כבד או טחול, חוסר בוויטמינים מסוימים (כמו B12 או חומצה פולית) וחשש ללוקמיה או סרטנים אחרים הפוגעים בלשד העצמות, אפשרות של פגיעה במח העצם ובעיקר בלימה של מסלולי ההחלמה [מקור]. במאמר זה נתבונן לעומקה של הבעיה ונכיר כמה פתרונות שתומכים בתהליכי ההחלמה.

אין די “שליחים” שיביאו
והרקמה נותרת כמי שמחכה ליד שתושיט לה חיים.
זה הזמן לתמיכה.
זה הזמן לחפש את מרכיבי המזון המחיים את הטסיות,
אלה המחזקים את תפקודן,
מחדשים את יכולתן לשאת ריפוי,
ומאפשרים לגוף לשוב ולתקן את עצמו — מבפנים [מקור].
⚠️ הערה חשובה: במצבים של ירידה בטסיות מתחת לקו הנורמה התחתון יש לשוב ולבחון גם את הטיפול התרופתי הקיים. לעיתים תרופות מסוימות – גם כאלה שנועדו להגן על הלב או לאזן לחץ דם – עלולות דווקא לפגוע בייצור הטסיות או להאיץ את פירוקן. עוד על כך בסוף המאמר.
לכליה יש פיזור רחב של אנדותל בעורקיקים, נימים גלומרולריים וברשת נימית פוסט-גלומרולרית שמקיפה את הצינורות שלה [מקור]. במחלת כליות, פגיעה הדרגתית באנדותל (הציפוי הפנימי של צנרת הכליה) גורמת לעלייה בהפעלת של הטסיות וקידומה של דלקת של האנדותל. מתפתחת ירידה בשגשוג האנדותל והזדקנות מוגברת. יתר טסיות בדם מוכר לכן, במחלת כליות, ומוביל בסופו של דבר לעלייה בחדירותו – היא מחלת הכליות [מקור1, מקור2, מקור3, מקור4, מקור5]. פגיעה באנדותל תורמת להפחתת מתווכים נוגדי טסיות דם (גליקוקליקס, ), NO, PGI2, CD39/CD73), מה שמעורר הפעלה וצבירה של טסיות דם, וצורך במדללי הדם הטבעיים [מקור].
אנדותל בריא מעכב את פעילות טסיות הדם על ידי שחרור תחמוצת החנקן (NO) והאיקוסנואיד פרוסטציקלין (PGI2). יתר על כן, ביטוי האקטונוקלאזות CD39 ו-CD73 על האנדותל גורם להידרוליזה של ATP ו-ADP ליצירת אדנוזין, מעכב טסיות דם ומונע פקקת במצבי יתר טסיות [מקור]. הוא המצב הטבעי. לפנינו מצב נדיר – מדד טסיות נמוך ונמוך מקו תחתון של טווח הנורמה.
חשוב להתייעץ עם הרופא המטפל על התאמות אפשריות, במקרים בהם הטסיות יוצאות מטווח הנורמה, במיוחד במצבים נדירים בהן הן נמצאות מתחת לקו התחתון של הנורמה – כדי לא להכביד עוד על המערכת הטבעית שמנסה להירפא. כמובן שאין להפסיק תרופות לבד🫵.
הכוונה היא לפתוח דיון עם הרופא המלומד, הרי הוא ראשון לפעמים להכיר את נזקי התרופות, מי כנפרולוג מתבונן לעומק הכישלון בצפיה ממוקדת בתוצאות הרות האסון של ירידת הטסיות, למשל בזכות התרופות שהמליץ עליהן, ככל שהדבר נדיר הוא מוכר וידוע, ובוודאי הוא ראשון לזהות על צג המחשב שלו את בלימת ההחלמה כשהטסיות יורדות ומקדמות דיאליזה.
❗כאשר נצפית ירידה בטסיות בודאי שהוא הדמות הראשית לברר האם ניתן:
להחליף לתרופה חלופית עם פחות סיכון, או לעקוב בתדירות גבוהה יותר. נושא זה רב חשיבות: המעקב מאפשר לרופא, לנפרולוג להוסיף שורה בתיק הרפואי שלך שמציינת עוד שלב בהתדרדרות המחלה❗. הרופא הוא הכתובת שהמחוקק הכשיר, הוא בעל ניסיון אדיר, הוא מכיר את הנזקים ויודע גם לרשום את שורת ההתדרדרות של המחלה, גם את מרשמי הכדורים, אבל וזה חשוב הוא גם יודע לחשב כמה זמן נותר לך עד לדיאליזה, אם לא ימצא לך פתרון טבעי למצב שמונע החלמה – מחסור בטסיות. כל רופא מבקש החלמה ויאבק למען ההחלמה עליה – החלמה ותפקוד מחודש של מדד הטסיות, הייתה שאיפתו הגדולה, ככל הנראה כשיצא ללמוד רפואה [מקור]. הרי ברור לכאורה שיחפש פתרון לזה. אם לא מידית, אז לפחות ימליץ לך לפנות למי שיש בידו פתרון לכך, ע"פ ההיגיון, אבל לא תמיד ההיגיון עובד. והרבה פעמים נשכחה הסיבה ליציאה ללימודי רפואה.
—
חשיבות הזיהוי וההתייחסות
זיהוי מוקדם של טרומבוציטופניה בחולה כליות הוא קריטי.
לא מדובר רק בשאלה של קרישה (יתר טסיות) ודימום (מחסור בטסיות), אלא בשאלה של יכולת הגוף לתקן את עצמו.
כל עוד אין טסיות בכמות מספקת, תהליכי השיקום מאטים ואף נעצרים.
כאשר מטפלים בגורם — אם באמצעות תפריט מותאם אישית, חיסוני או מטבולי — ורמות הטסיות משתפרות, תהליך הריפוי הכלייתי מתחדש לעיתים באופן מפתיע הוא עובד באופן מהיר.
הקשר בין טסיות, דלקת וחוסר בטסיות בחולי כליה
טסיות (Platelets) משתתפות כאמור לעיל באופן ישיר בתהליכי תיקון הרקמות, ויסות הדלקת והגנה על כלי הדם, כולל הכליתיים. בנושא זה אני מזכיר לך
שלושת הגורמים: – PGC-1α, קלוטו (Klotho) וגלוטתיון (Glutathione) – הם מהחשובים ביותר בתיקון ושיקום רקמות, ובייחוד ברקמות עדינות כמו רקמת הכליה. כשהרופא המלומד, רושם לך תוסף ויטמין D זה הזמן להסביר למלומד, בעדינות, שלא לפגוע בכבודו הרם כי ויטמיןD, כתוסף עלול לפגוע, ע"פ המחקר בכליות [מקור1, מקור2, מקור3]. הרוקחת סוזי כהן (Suzy Cohen), מתייחסת — בספרה ומזהירה שתוסף ויטמין D במינון גבוה עלול להוריד את רמות הגלוטתיון בגוף [מקור]. לדבריה, ויטמין D מפעיל מסלולים מטבוליים שמגבירים חמצון אם אין מספיק מגנזיום, ויטמין K2 ונוגדי חמצון תומכים. לכן, נטילה ממושכת של ויטמין D לבדו עלולה לפגוע במאגרי גלוטתיון ולגרום לעקה חמצונית בכליות ובכבד, נושא שיש לשוב ולחקור אותו. תכשיר שעלול לרוקן את מאגרי הגלוטתיון מהגוף במחלת כליות עלול למנוע שיקום רקמות, במיוחד במדדי טסיות נמוכים [מקור1, מקור2, מקור3, מקור4, מקור5, מקור6].
כאשר יש חוסר בטסיות (Thrombocytopenia), מתרחשים מספר מנגנונים שפוגעים ביכולת הכליות להתאושש:
- חמצון מוגבר (Oxidative stress)
טסיות מפרישות חלבונים ואותות ביוכימיים (Growth factors, PDGF, VEGF) שמגנים על האנדותל של כלי הדם ומפחיתים יצירת רדיקלים חופשיים [מקור]. ירידה בטסיות מונעת את ההגנה הזו, ולכן נוצר חמצון יתר ברקמות הכליה, הפוגע בתפקוד התאי ומעכב את השיקום [מקור]. - דלקת מיקרוסקופית (Microinflammation)
בטסיות יש תפקיד בויסות תגובת הדלקת [מקור]– הטסיות מפרישות ציטוקינים שמאזנים בין דלקת הדרגתית להרסנית לבין ריפוי. חוסר בטסיות מביא לדלקת בלתי מבוקרת במיקרו-סביבה הכלייתית, מה שמחריף פגיעה בכלי הדם הקטנים ובנפרונים [מקור1, מקור2, מקור3, מקור4]. - פגיעה בכלי הדם הכלייתיים
הטסיות תומכות בשלמות אנדותל הכליות ובקשר הבין-תאי הנדרש להחלמה. כשיש מחסור בטסיות, כלי הדם הסמוכים לנפרונים פגיעים יותר לנזק חמצוני ודלקתי, וההחלמה של הרקמה נפגעת משמעותית. - הפרעה בתהליך ההחלמה
מעבר לפגיעה במבנה הכלייתי, חוסר בטסיות מביא לירידה ביכולת שליחת “שליחים” – גורמי גדילה ואותות ביוכימיים – שמכוונים את תהליך השיקום [מקור1, מקור2]. כתוצאה מכך, רקמת הכליה אינה יכולה לשקם את עצמה בצורה יעילה, והפגיעה עלולה להחמיר את המחלה הקיימת.
סיכום:
טסיות נמוכות לא רק מסכנות מבחינת דימומים, אלא מחבלות בתהליך ההחלמה של הכליה ברמה המיקרוסקופית.
הטסיות מגנות על כלי הדם, מפחיתות חמצון ודלקת ומאפשרות שיקום של נפרונים ורקמות. לכן, בחולי כליה עם מחסור בטסיות, שהוא נדיר, יש לשקול בזהירות כל טיפול (תרופתי ואחר, למשל שימוש בויטמין E, תוסף ויטמין D, או שום וג'ינג'ר שמוגדרים אנטי פלייטלטים כולל שמן דגים – אומגה 3) שעלול להוריד עוד יותר את רמות הטסיות ולהחמיר את הפגיעה הכלייתית.
הכרח להתייעץ עם המטולוג, העוסק במערכת תאי הדם, באיברים וברקמות המייצרים אותם, במנגנון קרישת הדם ובממאירויות (התמרות סרטניות) השייכות למערכת פיזיולוגית זו.
לפני פניה אלי, או לכל גורם אחר חובת
בירור המטולוגי דחוף – כולל:
משטח דם היקפי.
אלקטרופורזה של חלבוני סרום/שתן (SPEP/UPEP) → לשלול מיאלומה נפוצה או מחלה המטולוגית אחרת במח העצם.
אולטרסאונד/CT טחול וכבד.
ואם יש אינדיקציה → ביופסיית מח עצם.
הטיפול מורכב ובניית תפריט החלמה דורש שיקולים רבים, הבנה מעמיקה של תיק בדיקות המעבדה ולקיחה בחשבון של גורמים רבים כדי להגיע לשילוב מזון פונקציונלי ותוספים עם מנגנון ביולוגי מוכח.
חומרים שמפעילים PGC-1α
מקדמים ייצור אנרגיה מיטוכונדריאלית ושיקום תאים:
נבטי ברוקולי (Sulforaphane):
מעורר את Nrf2, שמעודד ביטוי של PGC-1α ומגן על תאי הכליה.
כורכום (Curcumin):
מעלה את רמת PGC-1α, מפחית דלקת וחמצון ומעודד יצירת מיטוכונדריות חדשות.
רזברטרול (Resveratrol) – נמצא בקליפת ענבים אדומים:
מפעיל את האנזים SIRT1 שמגרה את PGC-1α.
קו אנזים Q10:
משפר תפקוד מיטוכונדריאלי ומשלים את פעולת PGC-1α.
יש לשקול מי מהנמנים למעלה מתאים למצבך, באיזו מידה ועוד שיקולים כמו
חומרים שמגבירים ביטוי של Klothoשומרים על גמישות כלי הדם ומגנים על הנפרונים וחומרים שמחזקים את ייצור ה-Glutathione…
במאמרי על 8 עקרונות הריפוי "ריפוי טבעי: הדרך לריפוי ממחלה כרונית קשה שמונה עקרונות היסוד של ירון מרגולין" אני מצביע על המתילציה –
💊 מתילציה – B12, B6, 5-MTHF
B12: מתילקובלמין (במציצה) – 1000 מיקרוגרם ליום.
B6 (פירידוקסין): מינימום 25–50 מ״ג ליום.
5-MTHF (L-methylfolate): מינימום 1–5 מ״ג ליום.
מנגנון: תיקון מתילציה → דיכוי אונקוגנים, תיקון DNA, שיפור יצירת דם.
ועוד לא נגענו בחומרים שמסייעים להעשיר ולחזק את תפקודן של הטסיות.
⚠️ תרופות שיש לשקול עם הרופא אם קיימת ירידה בטסיות להחלפה מיידית ולעבור למזון כתרופה
- ACE inhibitors – מעכבי האנזים המהפך (למשל:
Enalapril, Lisinopril, Ramipril)
→ בחלק מהחולים עלולים לגרום לתגובה חיסונית הפוגעת בטסיות או לתגובה אלרגית הפוגעת במח העצם. - ARB – חוסמי קולטני אנגיוטנסין II (כמו Losartan, Valsartan)
→ בדרך כלל בטוחים, אך דווחו מקרים נדירים של ירידה בטסיות במעקב ארוך טווח. - Beta Blockers – חוסמי בטא (Atenolol, Metoprolol, Bisoprolol)
→ לעיתים גורמים לדיכוי מח העצם קל או לתגובה חיסונית. - Aspirin ו־Clopidogrel (Plavix)
→ אינם מורידים את מספר הטסיות, אך מפחיתים את פעילותן באופן משמעותי, ולכן בחולה עם טרומבוציטופניה עלולים להחמיר סיכון לדימום ולעכב החלמה. - Heparin ו־LMWH (קלקסן, Lovenox)
→ עלולים לגרום ל־HIT (Heparin-Induced Thrombocytopenia) — מצב בו יש ירידה חדה בטסיות, דווקא לצד נטייה לקרישה; זה מצב מוכר אך מסוכן ודורש מעקב.
🩺 הבהרה חשובה
❗אין להפסיק תרופות לבד.
הכוונה היא לפתוח דיון עם הרופא כאשר נצפית ירידה בטסיות ולברר אם הוא יודע מה ניתן לעשות, כדי להחלים?
כמובן שיש לכך כמה פתרונות, אבל לשם כך יש לחקור את תיקך הרפואי וללמוד היטב את המרכיבים שמלמדים מה צריך לתת לך כדי לחדש את פעילות הגוף התקינה, מה שברור שיש לשקול מידית הפחתה של ויטמין E.
נשארו לך שאלות
🔬אשמח להשיב על כל שאלה
בבקשה לא להתקשר משום שזה פשוט לא מאפשר לי לעבוד – אנא השתמשו באמצעים שלפניכם
למען הסר ספק, חובת התייעצות עם רופא (המכיר לפרטים את מצבו הבריאותי הכללי של כל מטופל או שלך) לפני שימוש בכל תכשיר, מאכל, תמצית או ביצוע כל תרגיל. ירון מרגולין הוא רקדן ומבית המחול שלו בירושלים פרצה התורה כאשר נחשפה שיטת המחול שלו כבעלת יכולת מדהימה, באמצע שנות ה – 80 לרפא סרטן. המידע באתר של ירון מרגולין או באתר "לחיצות ההחלמה" (בפיסבוק או YARONMARGOLIN.COM ), במאמר הנ"ל ובמאמרים של ירון מרגולין הם חומר למחשבה – פילוסופיה לא המלצה ולא הנחייה לציבור להשתמש או לחדול מלהשתמש בתרופות – אין במידע באתר זה או בכל אחד מהמאמרים תחליף להיוועצות עם מומחה מוכר המכיר לפרטים את מצבו הבריאותי הכללי שלך ושל משפחתך. מומלץ תמיד להתייעץ עם רופא מוסמך או רוקח בכל הנוגע בכאב, הרגשה רעה או למטרות ואופן השימוש, במזונות, משחות, תמציות ואפילו בתרגילים, או בתכשירים אחרים שנזכרים כאן.
For the avoidance of doubt, consult a physician (who knows in detail the general health of each patient or yours) before using any medicine, food, extract or any exercise. The information on Yaron Margolin's website or the "Healing Presses" website (on Facebook or YARONMARGOLIN.COM), in the above article and in Yaron Margolin's articles are material for thought – philosophy neither recommendation nor public guidance to use or cease to use drugs – no information on this site or anyone You should always consult with a qualified physician or pharmacist regarding pain, bad feeling, or goals and how to use foods, ointments, extracts and even exercises, or other remedies that are mentioned as such
מאמרים אחרונים
- טסיות – מדד נמוך בקרב חולי כליה – מה לעשות? טסיות דם ותהליך ההחלמה הכלייתית
- ויטמין D כתוסף ? שמרו על הכסף
- חילוף חומרים אנרגטי, איזון רקמת השומן ובקרת תיאבון – על כוחו של הורמון לפטין
- בלוטת התריס -מחסור ביוד, חוסר סלניום או עודף פלואור במים גם דמימה בשרירים שנצמדים לעצם הלשון עלולים להוביל לתת פעילות של בלוטת התריס (תירואיד)
- אילוף הכליות הסוררות
- מוכרחים להתחיל בדיאליזה טרם נבחנה רמתו של גורם צמיחה פיברובלסט 23
- השפעות של הורמון הגדילה (GH) על תפקוד הכליות בבריאות ובמחלות כליות
- בשר, כליות וזרימת דם מואצת: כיצד תזונה מהחי פוגעת במערכת הסינון של הגוף
- איך לא להגיע לדיאליזה
- ריפוי טבעי: הדרך לריפוי ממחלה כרונית קשה שמונה עקרונות היסוד של ירון מרגולין
- מחלת כליות – נתנת להחלמה – לשם כך יש לזהות אותה מוקדם ככל האפשר – הקסטסרופה!
- הגוף כמעבדה: ריפוי תאי באמצעות ידע, תודעה מדויקת וממוקדת בצרכים הפיזיים שהגוף דורש להחלמתו
- אנמיה – מחסור בברזל, כשל טיפול והיבטים ביולוגיים חשובים של מחסור בברזל ודרכי החלמה חדשות – מחקר חדש
- אנמיה – רוצה להחלים ממחלה כרונית קשה. זרקור אל הטרנספרין הנמוך
- מכתב תודה ממחלימת כליות בתוך ארבעה חודשים
- חולשת שרירים וירידה בתפקוד השרירים. כאבי שרירים, אבדן שריר, אבדן מסת שריר ומיופתיה.
- , יעד טיפולי חדש נגד מחלת הכליות
- ירידה בתפקוד הכליות – מה לעשות?
- בשר, כליות וזרימת דם מואצת: כיצד תזונה מהחי פוגעת במערכת הסינון של הגוף
- אי ספיקת כליות – מתכונים לדיאטה מאוזנת – טעימה להשתגע.
- זרימת דם כלייתית
- השפעות של הורמון הגדילה (GH) על תפקוד הכליות בבריאות ובמחלות כליות
- ריפוי פצעים וצמיחה של הכליה הנגדית לאחר כריתת כליה חד צדדית לצורך תרומה או טיפול
- טיפול נפשי ללא תרופות – חרדות, פחדים וייאוש – תסמינים שיש להם פתרון טבעי, מדויק ומהיר
- תורת הנפש לאפלטון
- תורת הנפש של אפלטון – גיבור הרוח האנושית – דע את עצמך.
- תורת הנפש של אפלטון – הידיעה
- שפינוזה כממשיך דרכו של אפלטון – תורת הנפש
- מזון למוח – המזון הבריא למוח תומך בגמישות מערכת העצבים שלו וביכולת הלמידה, שומר על הזכרון, ומונע מחלות כגון אלצהיימר.
- מיומנו של מאסטר בהחלמת הכליות – הכליות לא סולחות על הזנחה:
- הומוציסטאין, ויטמינים ומניעת מחלות כלי דם
- מדללי דם טבעיים – חומרים אנטי-תרומבוטיים: נאטוקינאז, ויטמין E, פלפל קאיין, כורכום, קינמון, וספורט מאפשרים טיפול בנוזלי הדם ללא תרופות.
- מה לאכול במצבי אי ספיקת כליות – מתכונים לדיאטה מאוזנת – טעימה להשתגע – מתכונים ותפריט כללי
- התכנית לשיקום הכליות – כאן
- להתסיס שיבולת שועל – מתכון וכל הסודות.
- על ההשפעה האיומה של חלבון מן החי על גופך
- מזון כתרופה
- בילירובין מבט אל מדד הכבד ופועלו כמגן לב וכלי דם בקרב חולי מחלת כליה כרוניות
- Lecithin לציטין – מזון כתרופה ומולקולה שומנית שמגינה על המוח, הכבד ועל דופן המעי
- אי ספיקת כליות – הגורמים השכיחים ביותר ל-CKD הם סוכרת שנשלטת על ידי תרופות = שליטה גרועה בסוכרת ויתר לחץ דם שמטופל לכאורה על-ידי תרופות
- מחלת כליות פוליציסטית אוטוזומלית דומיננטית
- חקר המשמעות של 20 חומצות האמינו בסינתזת חלבון
- גלוטמין (Gln) -המגן הגדול על בריאות האדם – כל מה שחשוב לדעת
- מלח שולחן ויתר לחץ דם
- דנרבציה כלייתית Renal denervation (RDN)
- שקט נפשי נמצא חשוב בבריאותם של האנשים ויותר מכך בקרב גימלאים
- בריאות הנפש ואריכות ימים – מאמר על הטלומרים והשפעת הרגשות עליהם
- ברומלין או קמח קליפות אננס
- כישורי חיים יוצאי דופן בקרב ילדים שספגו ביקורת רבה מדי בילדותם
- לחץ דם גבוהה מסיבות נפשיות ויתר סטרס בחיי האדם –
- איך לא להגיע לדיאליזה
- זיהום סביבתי מקדם את מחלת הכליות
- הבדידות – חזית חדשה ומקור רב משמעות למחלות כרוניות – מגפת הבדידות
- שיגאקי הינוהרה הרופה שהמליץ ליהנות מהחיים, להיות צנוע מול צלחת האוכל ולצאת לגמלאות מאוחר ככל האפשר
- הליקובקטר פילורי – Helicobacter pylori חיידק חתרני שנמצא כמעט אך ורק בבני אדם – טיפול
- מחלת כליות – נתנת להחלמה – לשם כך יש לזהות אותה מוקדם ככל האפשר – הקסטסרופה!
- רזון – ירידה בלתי רצונית במשקל – Unintentional weight loss
- פיקנוגנול – כל האמת על רפואת עץ האורן והכנת התה ממחטיו
- טיפול טבעי בכליות – מה אתם יודעים על קורדיספס מיליטריס
- ירידה בתפקוד הכליות – מה לעשות?
- התכנית לשיקום הכליות – כאן.
- ירידה בתפקוד השרירים. כאבי שרירים, אבדן שריר וחולשה
- ירידה בתפקוד הכליות – מה לעשות?
- ציר פה- כליות – פגיעה בבריאות הפה בקרב חולי כליות ו-CKD
- חולשת שרירים וירידה בתפקוד השרירים. כאבי שרירים, אבדן שריר, אבדן מסת שריר ומיופתיה.
- די לכאב
- רוצה להחלים מאי ספיקת כליות
- PGC-1α, יעד טיפולי חדש נגד מחלת הכליות
- כישורי חיים יוצאי דופן בקרב ילדים שספגו ביקורת רבה מדי בילדותם
- מיטוכונדריה – במיטוכונדריון מתחילה מחלת הכליות
- התקף לב / אירוע לבבי בעקבות מחלת כליות – מסלול איתות שמגן על הלב בשם "VEGFA" משתבש בגלל מחלת כליות כרונית.
- מלטונין הוכח שהורמון השינה נוגד חמצון רב עוצמה ויעיל כתרופה בקרב חולי כליה
- אבחון מוקדם של תפקוד הכליות מאפשר אריכות חיים.
- סמנים ביולוגיים (Novel Biomarkers) ובדיקת כליות מוקדמת ככל האפשר – מצילה חיים
- תעוקת חזה מיקרו-וסקולרית
- חומוס מזין, מרגיע ונוגד חרדות – מתכונים
- תחושת מחנק, דיספגיה – נתקע לי בגרון.
- בני-על – האם יש גבול ביולוגי למספר השנים שאדם יכול לחיות?
- 8 חסרים תזונתיים שכיחים
- שכיחות של דיכאון וחרדה בקרב חולי כליות
- חרדה, סטרס, מצב רוח שלילי ותרופות פסיכיאטריות שלא עוזרות בכלל.
- התרופות מקבוצת הסטטינים להורדת כולסטרול יכולות להביא אותך למחלת כליות איומה, יתר חומצת שתן, כאבי שרירים, סוכרת וזו רשימה חלקית
- – אורז מותסס בבית מתכון
- דיוקסינים במזון
- התרופות מקבוצת הסטטינים להורדת כולסטרול יכולות להביא אותך למחלת כליות איומה, יתר חומצת שתן, כאבי שרירים, סוכרת וזו רשימה חלקית
- השבועה ההיפוקרטית – העדויות על קשרים פיננסיים של רופאים עם תעשיית התרופות, הולכות ורבות, האם השבועה מופרת כיום?
- חלבון בשלב אקוטי
- אבנים בכליות – אוקסלטים, היפרוקסלוריה ויתר חומצה אוקסלית – רוצה להחלים ללא תרופות?
- אבנים בכליות – אוקסלטים, היפרוקסלוריה ויתר חומצה אוקסלית – רוצה להחלים ללא תרופות?
- גירוד נחשף כמערכת ההגנה בלתי צפויה של הגוף בעת דלקת
- מלח שולחן ויתר לחץ דם
- דנרבציה כלייתית Renal denervation (RDN)
- שקט נפשי נמצא חשוב בבריאותם של האנשים ויותר מכך בקרב גימלאים
- בריאות הנפש ואריכות ימים – מאמר על הטלומרים והשפעת הרגשות עליהם
- ברומלין או קמח קליפות אננס
- כישורי חיים יוצאי דופן בקרב ילדים שספגו ביקורת רבה מדי בילדותם
- לחץ דם גבוהה מסיבות נפשיות ויתר סטרס בחיי האדם –
- איך לא להגיע לדיאליזה
- זיהום סביבתי מקדם את מחלת הכליות
- הבדידות – חזית חדשה ומקור רב משמעות למחלות כרוניות – מגפת הבדידות
- תוסף מזון על האסטקסנטין astaxanthin
- שימושים מהפכניים בגלעיני תמרים במזון, בקפה וכתרופה
- שלושת המיצים
- חזרה לבסיס – עקרונות צירופי המזון
- האם בוטנים, קליפות בוטנים ומוצריהן הם מזון על?
- עצירת ההזדקנות והבלות של הגוף – השיטה של אלכסנדר מיקולין
- מבנה (אנטומיה) של מערכת הסינון של הדם בכליות ויצירת השתן, ודרכים חדשות להחלמת מפגעיה
- 8 חסרים תזונתיים שכיחים
- ריפוי פצעים וצמיחה של הכליה הנגדית לאחר כריתת כליה חד צדדית לצורך תרומה או טיפול
- המחמצן הגדול – Ros ודרכי ההתגוננות מפניו ללא תרופות
- ירידה בתפקוד הכליות – מה לעשות?
- אי ספיקת כליות – צום חלבונים
- מה לאכול במצבי אי ספיקת כליות – מתכונים לדיאטה מאוזנת – טעימה להשתגע
- צום חי – הוא תרופה טבעית. אזהרה לקטונים (Lactones) –
- מאמר הצלבת איברים – הדרך להחלמה ממחלת כליות קשה מאוד– כאן.
- כלית העל מספרית Accessory kidney
- דנרבציה כלייתית
- אי ספיקת כליות מתוקה: (נפרופתיה סוכרתית) אפשר לצאת בשלום מהצרה המסוכנת לסוכרתיים – צום חי
- הערכות שונות במדידת אשלגן בפלזמה שוללות לפעמים שלא בצדק יתר אשלגן בה – היפרקלמיה פסאודו היפרקלמיה – Hyperkalemia
- חימצון האינסולין והגברה של חומצת שתן בדם, גאוט, אי ספיקת כליות, שבץ לב וסוכרת
- מאמר הצלבת איברים – הדרך להחלמה ממחלת כליות קשה מאוד– כאן.
- הדמימה – מה היא דמימה
- אורפאוס – דמימה בניהול קרירה שמשתקפת ככיווץ שרירים בבית החזה ובשורש כף היד
- ירידה בתפקוד השרירים. כאבי שרירים, אבדן שריר וחולשה
- ירידה בתפקוד הכליות – מה לעשות?
- חולשת שרירים וירידה בתפקוד השרירים. כאבי שרירים, אבדן שריר, אבדן מסת שריר ומיופתיה.
- די לכאב
- כאבי גב – פתרון טבעי, עדין ופשוט לבעיה שלך
- כאבי גב לא דורשים ניתוח – רק מגע יד עדינה
- קלוטו – האם קלוטו הוא מעיין הנעורים הזורם במערה מוסתרת וסודית?
- כורכום גילוי הכורכומין, מרכיב של תבלין הזהב, ופעילויותיו האנטי דלקתיות וביולוגיות מופלאות
- טיפול טבעי ופשוט בכאבי ברכיים
- שחיקת סחוס, למה לסבול? – ללא ניתוח ללא תרופות – טיפול להחלמה
- דלקת – מחלה דלקתית כרונית ממיתה – מה היא דלקת, ומה ניתן לעשות במצבי דלקת?
- הקורטיזול וכאבים בבית החזה וביד שמאל
- השפעות של הורמון הגדילה (GH) על תפקוד הכליות בבריאות ובמחלות כליות
- anti-GAD – הנוגדנים העצמיים כנגד האנזים GAD על פני תאי ביתא בלבלב הם נציגי השטן עצמו בגוף האדם ומקור למספר רב של מחלות קשות בהן סוכרת מסוג (T1D) 1, ירידה בתפקוד בלוטת התריס, הפחתה בגאבא המיוצרת בתאי המוח מגלוטמט, התקפי חרדה ואפילפסיה
- בלוטת התריס -מחסור ביוד, חוסר סלניום או עודף פלואור במים גם דמימה בשרירים שנצמדים לעצם הלשון עלולים להוביל לתת פעילות של בלוטת התריס (תירואיד)
- מסלול איתות חדש במוח שמווסת אכילה מופרזת
- דיכאון וחרדה בקרב חולי כליות
- גמילה מאלכוהול – תהליך קשה, תסמינים איומים
- חילוף חומרים אנרגטי, איזון רקמת השומן ובקרת תיאבון
- מחסור ביוד, חוסר סלניום או עודף פלואור במים גם דמימה בשרירים שנצמדים לעצם הלשון עלולים להוביל לתת פעילות של בלוטת התריס (תירואיד)
- ביקורת מבזה
- על ההשפעה האיומה של חלבון מן החי על הכליות
- למה מדידת הויטמין B12, רחוקה מלהיות מדויקת?
- ירקות ירוקי עלים לרוב טובים לבריאותנו, לפעמים הם לא – רוצה לדעת מתי כדאי לצרוך עלים ירוקים?
- אנטיביוטיקה – על נזקיה לאנשים בכלל ובפרט לחולים
- התרופות והרע – ומי הורס לך את ה-Q10
- מחסור בויטמין בי-1 מייצר סיוטי לילה וחלומות זוועה B1
- שיחות ההחלמה ושיחות בין ידידים – על ההבדלים ביניהן
- הפסיכולוגיה הטיפולית וההוליסטית – תולדות הפסיכותרפיה
- מגיע לי – העדר הכרה במאמץ של השועט קדימה, בהחלט יכול להוביל לכישלונה של קריירה מזהירה.
- הפאסטיון המאהב של אלכסנדר הגדול Hphaestion
- תרופות הרגעה שמשאירות אותך רעב וחרד – ציפּרָלֵקס, פּרוֹזַק, פלואוקסטין
- חרדה, סטרס, מצב רוח שלילי ותרופות פסיכיאטריות שלא עוזרות בכלל.
- ניתוק רגשי – על הקורוציונה
- יש פתרון כולל לבעיות הקשורות לדימוי עצמי, חוסר בטחון וערך עצמי נמוך – דופמין
- נמאס לי מהחיים מה עושים
- ציר המעיים-מוח פסיכוביוטיקה psychobiotics
- יש פתרון כולל לבעיות הקשורות לדימוי עצמי, חוסר בטחון וערך עצמי נמוך – דופמין
- סלניום Se התגלה כאנטי- אייג'ינג ומגן מפני מחלות כרוניות
- הנוגדנים העצמיים כנגד האנזים GAD על פני תאי ביתא בלבלב הם נציגי השטן עצמו בגוף האדם ומקור למספר רב של מחלות קשות בהן סוכרת מסוג (T1D) 1, ירידה בתפקוד בלוטת התריס, הפחתה בגאבא המיוצרת בתאי המוח מגלוטמט, התקפי חרדה ואפילפסיה.
- סטרס יכול לעתים גם לרפא – מחקר חדש על תאי המוח
- שעועית הקטיפה הקסומה – המקונה פרריינס או קִטְנִיּוֹת ההצלה והתשוקה – מזון החלמה שיכול להציל חולי פרקינסון – Mucuna pruriens
- הגיל השלישי, תאוותיה של הזיקנה – ואיך להתבגר יפה, טוב ובריא
- בני-על – האם יש גבול ביולוגי למספר השנים שאדם יכול לחיות?
- מרחבי חיים מאריכי חיים – האזורי הכחולים
- כל מה שאתה צריך לדעת על מיקרו-תזונה – ויטמינים ומינרלים
- תוספי סידן – זהירות – סיכון לשבץ מוחי
- אפשר להחלים – מדריך יפני לריפוי הכליות עם הרחבות ירון מרגולין
- Cauldron and Ruin
- קדרה ואבדון
- להחזיר את השליטה לכליה: תזונה נגד ספיגת היתר של הסוכר – איך לאזן את החלבון SGLT2
- באיזה אופן תהליך המתילציה משפיע על ההחלמה ממחלות כרוניות כמו מחלת הכליות
- איך מכינים בבית חלב סויה, טופו מפולי סויה יבשים? מתכון – מאת ירון מרגולין
- חומץ אננס – רוצה לדעת כיצד להכין תרופה ביתית, אנטי-דלקתי מקליפות האננס?
- שיראטאקי אטריות קונג`אק – מתכונים
- במיה – מזון כתרופה
- נאטו (פולי סויה מותססים יפניים) מתכון
- בוגנוויליה ברפואה
- שעועית הקטיפה הקסומה – המקונה פרריינס או קִטְנִיּוֹת ההצלה והתשוקה – מזון החלמה יכול להציל חולי פרקינסון – Mucuna pruriens
- ירקות ירוקי עלים לרוב טובים לבריאותנו, לפעמים הם לא – רוצה לדעת מתי כדאי לצרוך עלים ירוקים?
- מזון כתרופה – שמן זית ושמן קנולה או חרדל הצילו מאות ילדים בעולם.
- שמן סובין אורז Rice Bran Oil
- הגיל השלישי, תאוותיה של הזיקנה – ואיך להתבגר יפה, טוב ובריא
- תפקוד הכליה בשעות הלילה: השפעת המקצב הצירקדי על הפילטר הביולוגי
- טעם מר מעודד הפרשת רעלים מהכליות – רשימת צמחים בעלי טעם מר מאת ירון מרגולין
- הלשון של הכליות
- כיצד הכליה מטפלת בחלבונים
- מיאמוטו מוסאשי: הסמוראי שחרב אחת בידו, ופילוסופיה פורצת דרך בליבו – גדול הסמוראים
- 🧠 אילוף הכליות הסוררות – בשורת הריפוי של ירון מרגולין
- עוצמתם של נבטי הברוקולי כתרופה לחולי כליה
- תפקוד הכליה כבלוטה הורמונלית: סקירה מדעית
- כורכום גילוי הכורכומין, מרכיב של תבלין הזהב, ופעילויותיו האנטי דלקתיות וביולוגיות מופלאות
- דלקת – מחלה דלקתית כרונית ממיתה – מה היא דלקת, ומה ניתן לעשות במצבי דלקת?
- בני אימו (Beni imo) הבטטה הסגולה של אוקינאווה שבדרום יפן
- חומץ תפוחים וזרעי חילבה כתרפה לחולי סוכרת
- מזון למוח – המזון הבריא למוח תומך בגמישות מערכת העצבים שלו וביכולת הלמידה, שומר על הזיכרון, ומונע מחלות כגון אלצהיימר.
- מרחבי חיים מאריכי חיים – האזורי הכחולים
- קשר הגלוטן – אלרגיה לגלוטן והאם הימנעות מגלוטן מוצדקת?
- מה ידוע לך על מזון מותסס. שיטות, סוגי מזון ויתרונות בריאותיים.